13. 10. 2025, 08:59
Krevní tlak: vše, co potřebujete vědět o měření, hodnotách a vlivu na zdraví
Co je to ten krevní tlak a proč je důležitý ?
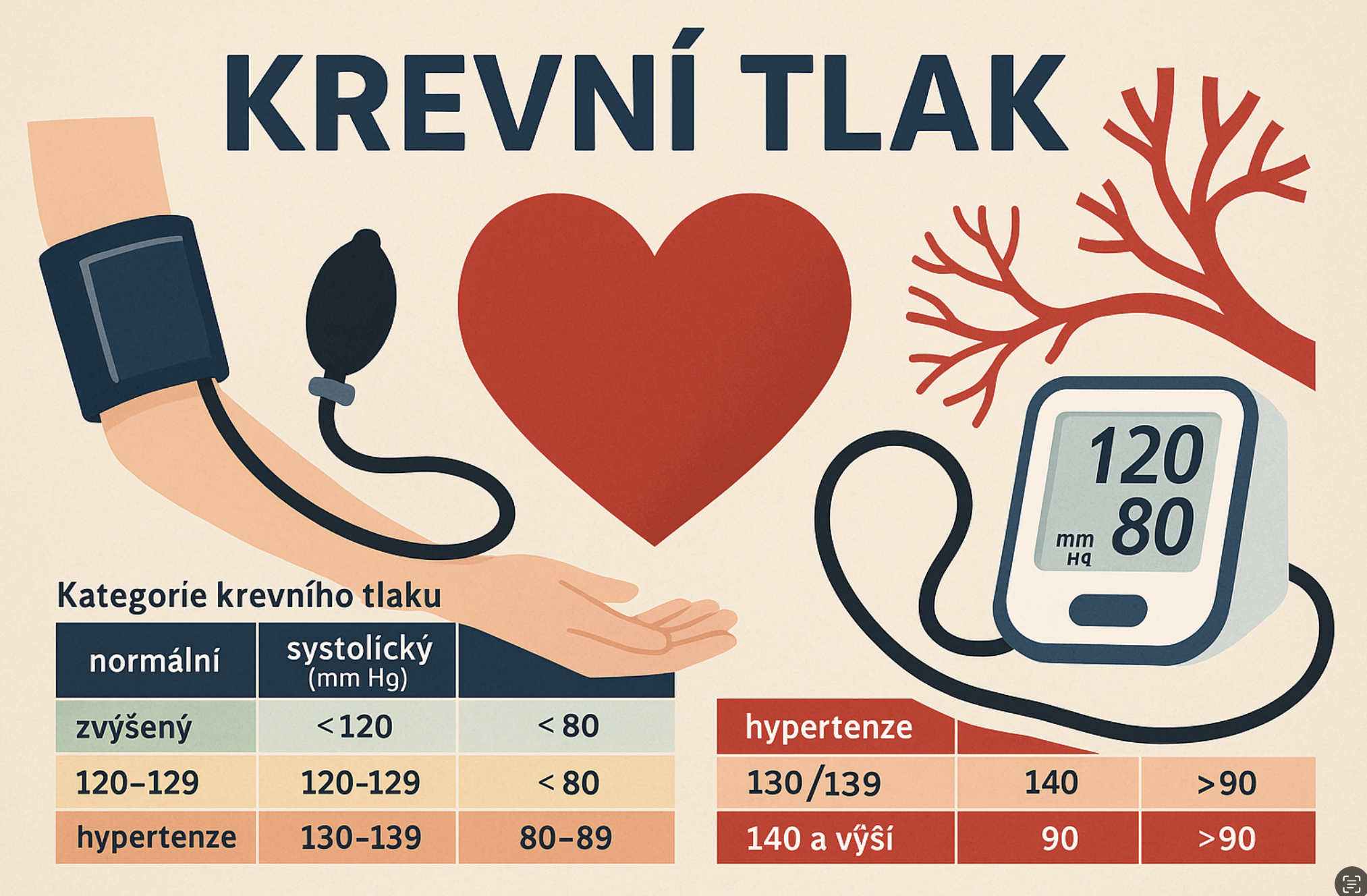
Krevní tlak (TK) je tlak, kterým proudící krev působí na stěny tepen. Zjišťují se dvě hodnoty: systolický tlak (první, vyšší číslo) je tlak v tepnách při srdečním stahu, kdy srdce vypuzuje krev do oběhu, a diastolický tlak (druhé číslo) je tlak při ochabnutí srdce, kdy mezi údery srdce krev do srdce přitéká . Například hodnota 120/80 mmHg znamená systolický tlak 120 a diastolický 80 mm rtuťového sloupce (mmHg). Tento způsob vyjádření tlaku se používá dodnes, přestože moderní tlakoměry již rtuť neobsahují .
Normální krevní tlak u zdravého dospělého člověka v klidu je okolo 120/80 mmHg . Tato hodnota zajišťuje optimální průtok krve a kyslíku orgány těla. Příliš nízký tlak může vést k nedostatečnému prokrvení mozku a dalších orgánů, zatímco příliš vysoký tlak nadměrně zatěžuje srdce a cévy. Dlouhodobě zvýšený tlak poškozuje cévní stěny a je jedním z hlavních rizikových faktorů srdečně-cévních chorob . Vysoký krevní tlak (hypertenze) se přezdívá „tichý zabiják“, protože většina lidí nepociťuje žádné potíže – jediný způsob, jak hypertenzi odhalit, je pravidelně tlak měřit . Neléčená hypertenze však postupně způsobuje vážná poškození orgánů: zvyšuje riziko srdečního infarktu, mozkové mrtvice, srdečního selhání, selhání ledvin, poškození sítnice oka a dalších komplikací . Nízký krevní tlak (hypotenze) naopak přímo život neohrožuje, je ale třeba dávat pozor na jeho důsledky – může způsobovat únavu, závratě až mdloby, což bývá nebezpečné například rizikem pádu .
Měření krevního tlaku se provádí nejčastěji na paži pomocí tlakoměru. U lékaře se tradičně používá rtuťový nebo aneroidový tonometr s manžetou a poslech srdečních ozev (Korotkovovy zvuky) pomocí fonendoskopu. V ordinaci lékaře naměří pacientům často vyšší hodnoty vlivem nervozity – tzv. syndrom bílého pláště . Jde o přechodné zvýšení tlaku ze stresu z vyšetření, které může zkreslit výsledky. Opakem je maskovaná hypertenze, kdy pacient má v ordinaci tlak normální, ale doma zvýšený . Právě proto se klade důraz na měření tlaku mimo zdravotnické zařízení, tedy v domácím prostředí .
Domácí měření krevního tlaku je dnes snadno dostupné díky digitálním tlakoměrům. Ty stačí nasadit manžetu na paži (nebo zápěstí u speciálních přístrojů) a stisknout tlačítko – přístroj se sám nafoukne a změří tlak. Abyste získali správné hodnoty, dodržujte při měření správný postup :
• Měřte vždy v klidu vsedě. Před měřením alespoň 5–10 minut tiše seďte a vyhněte se fyzické aktivitě, jídlu, kouření či kofeinu . Ideální je měřit tlak vždy ve stejnou denní dobu (např. ráno a večer).
• Posaďte se s opřenými zády, nohy nekřižte, položte předloktí uvolněně na stůl tak, aby manžeta na paži byla přibližně v úrovni srdce.
• Manžetu tlakoměru umístěte přibližně 2 cm nad loketní jamku (dle návodu přístroje) na holou paži.
• Po zapnutí přístroje zůstaňte v klidu, nemluvte a nehýbejte se. Během měření manžeta sevře paži – vyčkejte na výsledky na displeji.
• Opakujte měření dvakrát až třikrát s několikaminutovým odstupem. První měření bývá často vyšší; pro přesnější výsledky se bere průměr posledních dvou měření . Naměřené hodnoty si zapisujte do deníku nebo aplikace.
Interpretace domácího měření: U zdravého dospělého by se hodnoty měly pohybovat zhruba kolem již zmíněných 120/80 mmHg. Za hypertenzi při domácím měření považujeme opakované hodnoty ≥ 135/85 mmHg, zatímco v ordinaci lékaře je hranice ≥ 140/90 mmHg . Doma naměřené tlaky bývají totiž vlivem uvolněnějšího prostředí o něco nižší. Naopak při ambulantním 24hodinovém monitorování (nosíte přístroj celý den) se hypertenze stanovuje, pokud průměrný tlak za den přesahuje ~130/80 mmHg (v noci ~ >120/70). Pokud zjistíte doma opakovaně vysoké hodnoty, je na místě vyhledat lékaře – ideálně vezměte s sebou záznamy naměřených tlaků.
Normální hodnoty krevního tlaku (dříve a dnes)
Co je „normální“ krevní tlak? Obecně se často uvádí ideálních 120/80 mmHg, ale norma se může lišit podle věku, pohlaví a celkového stavu jedince . V minulosti dokonce panoval názor, že „správný“ systolický tlak odpovídá hodnotě 100 + věk (např. 160 mmHg v 60 letech), což dnes víme, že není správné. Historicky také byly hranice pro vysoký tlak vyšší – starší kritéria uváděla hypertenzi až od 160/95 mmHg, to však již od roku 2003 neplatí . Současné mezinárodní guidelines (WHO, Evropská a Česká společnost pro hypertenzi aj.) definují hypertenzi hodnotami ≥ 140/90 mmHg (naměřenými opakovaně při různých návštěvách lékaře) u všech dospělých nad 18 let . Hranice 140/90 mmHg platí jednotně pro mladé i starší dospělé – výjimkou jsou děti a dospívající, kde se posuzují percentilové normy dle věku a výšky .
V posledních letech se objevují snahy zpřísnit definici hypertenze. Například americké doporučení ACC/AHA od roku 2017 označuje za vysoký tlak už hodnoty nad 130/80 mmHg . V Evropě zatím zůstává oficiální hranice 140/90, ale nejnovější evropská doporučení z roku 2023/2024 zavádějí pojem „zvýšený krevní tlak“ už pro rozmezí 120–139/70–89 mmHg . To znamená, že tlak 130/85 sice ještě není hypertenze, ale už je vyšší než ideál a měl by vést k preventivním opatřením (životospráva, častější měření). Optimální krevní tlak je stále definován asi < 120/80 mmHg, hodnoty mezi optimální a 140/90 se označují jako vysoký normální tlak .
Klasifikace krevního tlaku u dospělých podle evropských standardů (ESH/ESC) shrnuje následující tabulka:
Tabulka 1: Klasifikace krevního tlaku u dospělých (hodnoty naměřené v ordinaci lékaře)
|
Kategorie TK |
Systolický (mmHg) |
Diastolický (mmHg) |
|
Optimální (ideální) tlak |
< 120 |
< 80 |
|
Normální tlak |
120 – 129 |
80 – 84 |
|
Vysoký normální tlak |
130 – 139 |
85 – 89 |
|
Hypertenze 1. stupně (mírná) |
140 – 159 |
90 – 99 |
|
Hypertenze 2. stupně |
160 – 179 |
100 – 109 |
|
Hypertenze 3. stupně (těžká) |
≥ 180 |
≥ 110 |
|
Izolovaná systolická hypertenze |
≥ 140 |
< 90 |
Pozn.: Izolovaná systolická hypertenze znamená vysoký pouze horní (systolický) tlak, zatímco spodní zůstává v normě . Tento stav je častý u starších osob vlivem kornatění tepen a u pacientů s cukrovkou .
Je vidět, že za vysoký tlak považujeme ≥ 140/90 mmHg, a to platí pro dospělé všech věkových kategorií . I u seniorů se snažíme udržet tlak pod touto hranicí, pokud je to možné bezpečně dosáhnout léčbou. Naopak příliš nízký tlak u dospělých můžeme zhruba definovat jako pod ~100/60 mmHg u mužů, resp. 100/70 mmHg u žen – takové hodnoty už mohou způsobovat obtíže.
Krevní tlak v různém věku
Hodnoty krevního tlaku se během života mění. Děti mívají tlak výrazně nižší než dospělí a s věkem tlak přirozeně stoupá, zejména systolický. Například u kojenců je optimální tlak kolem 80/45 mmHg, zatímco starší děti (okolo 10 let) mívají kolem 110/70 mmHg . Během dospívání se tlak postupně blíží hodnotám dospělých – u teenagerů (12–17 let) je typický tlak cca 115/70 mmHg . Dospělí ve středním věku (18–45 let) by měli mít ideálně nadále kolem 120/80 mmHg, eventuálně mírně vyšší (do cca 125/80) . Ve vyšším středním věku (46–65 let) jsou běžné mírně vyšší hodnoty, například 135/85 mmHg, které již hraničí s hypertenzí .
U seniorů nad 65–70 let je krevní tlak obvykle vyšší v důsledku cévních změn – systolický tlak 140–150 mmHg není u starších osob výjimečný . Přesto platí, že i ve stáří je příliš vysoký tlak škodlivý a měl by se léčit. Lékaři však u křehkých starších pacientů často volí mírnější cíle léčby (např. u osob nad 80 let může být cílový systolický tlak kolem 140–150 mmHg namísto striktních < 130 mmHg) – vždy se posuzuje individuálně, aby léčba pacientovi spíše neublížila.
Pro ilustraci uvádí následující tabulka orientační normální rozpětí krevního tlaku podle věku:
Tabulka 2: Orientační normální hodnoty krevního tlaku v různém věku
|
Věková skupina |
Typická hodnota TK (mmHg) |
|
Kojenci (0–6 let) |
~ 80/45 (výrazně nižší než dospělí) |
|
Děti (7–11 let) |
~ 90/60 až 110/70 (stoupá s věkem) |
|
Dospívající (12–17 let) |
~ 115/70 (blíží se dospělým) |
|
Dospělí (18–45 let) |
~ 120/80 (optimální) |
|
Starší dospělí (46–65 let) |
~ 130–140/85 (často mírně vyšší) |
|
Senioři (65 a více) |
~ 140–150/85 (často vyšší systolický tlak) |
Pozn.: Hodnoty jsou orientační průměry pro zdravé jedince v daném věku. Skutečný normální tlak u dětí závisí na věku, pohlaví a výšce – pediatr posuzuje krevní tlak dítěte podle percentilových grafů. U dospělých žen bývá diastolický tlak mírně nižší než u mužů (např. 120/80 je norma pro muže, u žen se za nízký považuje <100/70) . Po menopauze se však riziko hypertenze u žen zvyšuje a rozdíly se stírají .
Zvláštní skupiny: Pacienti s některými nemocemi mají doporučené cílové hodnoty tlaku přísnější. Například diabetici by měli udržovat tlak kolem 130/80 mmHg nebo méně , protože cukrovka poškozuje cévy a i mírně vyšší tlak významně zvyšuje riziko komplikací. Podobně pacienti s chronickým onemocněním ledvin by se měli snažit o tlak pod 130/80 – vysoký tlak totiž poškozuje ledviny (a zároveň choroby ledvin často způsobují sekundární hypertenzi). U osob s onemocněním srdce (např. srdeční selhání, ischemická choroba srdeční) je kontrola tlaku také zásadní, ale cílové hodnoty volí lékař individuálně s ohledem na toleranci pacienta.
Tlakoměry dle druhu a značek naleznete i na eshopu : https://www.vseprosvezdravi.cz/category/doma/tonometry/60
Příčiny a rizika vysokého krevního tlaku (hypertenze)
Ve více než 90 % případů není jasná jediná příčina vysokého tlaku – označuje se jako primární (esenciální) hypertenze . Na jejím vzniku se podílí genetické vlohy i životní styl. Rizikové faktory zahrnují především obezitu, nedostatek pohybu, nezdravou stravu s nadbytkem soli a nezdravých tuků, kouření, nadměrné pití alkoholu a také chronický stres . Svou roli hraje i vyšší věk – s přibývajícími roky riziko hypertenze roste . Hypertenze je velmi častá: odhaduje se, že na světě jí trpí asi 1,28 miliardy dospělých ve věku 30–79 let , přičemž značná část (až 46 %) o tom vůbec neví . V ČR má vysoký tlak zhruba každý třetí dospělý a s věkem podíl stoupá (u lidí nad 55 let více než 60 % populace) .
Asi v 10 % případů lze vysoký krevní tlak přičíst jinému onemocnění – pak mluvíme o sekundární hypertenzi . Nejčastějšími příčinami bývají choroby ledvin (např. zúžení ledvinových tepen, chronické selhávání ledvin) a hormonální poruchy – např. nadbytečná tvorba hormonu aldosteronu (Connův syndrom), feochromocytom (nádor nadledviny produkující adrenalin), Cushingův syndrom a další vzácné endokrinní poruchy . Sekundární hypertenzi může způsobit také spánková apnoe (zástavy dechu ve spánku) nebo některé léky (např. dlouhodobé užívání vysokých dávek ibuprofenu, kortikosteroidů, kapky s nafazolinem aj.).
Mezi časté dočasné příčiny zvýšení tlaku patří psychický stres a emocionální zátěž – v takových situacích může tlak přechodně vyskočit (tzv. stresová hypertenze). Sem spadá i zmíněný syndrom bílého pláště u nervózních pacientů při vyšetření . Tyto stavy obvykle nevedou k trvalému poškození, pokud se tlak následně vrátí k normálu. Dlouhodobý chronický stres však přispívá ke vzniku trvalé hypertenze – stresové hormony totiž podporují zužování cév a zvyšování tlaku.
Příznaky a následky hypertenze
Hypertenze se často neprojevuje žádnými výraznými příznaky. I velmi vysoké hodnoty mohou dlouho být bez subjektivních obtíží – odtud označení tichý zabiják . U některých lidí se může objevit ranní bolest hlavy (zejména v týlu), pískání či hučení v uších, motání hlavy, únava, bušení srdce nebo zadýchávání při námaze . Tyto potíže však nejsou specifické a mnoho hypertoniků se cítí zcela v pořádku. Proto je důležité tlak aktivně kontrolovat měřením, i když nemáte potíže .
Dlouhodobě neléčený vysoký tlak postupně poškozuje cévy a orgány. Následky hypertenze zahrnují zejména: aterosklerózu cév (ukládání tuku a vápenatění tepen), zvýšené riziko infarktu myokardu a cévní mozkové příhody (mrtvice), srdeční selhání (z přetížení srdce vysokým tlakem), poškození ledvin vedoucí až k jejich selhání, poškození sítnice oka a zhoršení zraku, vznik výdutí aorty (aneurysmat) či poruchy erekce u mužů . Vysoký tlak také urychluje vznik demence vlivem poškození drobných cév v mozku . Dobrou zprávou je, že efektivní léčba hypertenze tato rizika výrazně snižuje a může poškození orgánů zabránit či zpomalit .
Nízký krevní tlak (hypotenze) – příčiny a projevy
O nízkém tlaku mluvíme obvykle při hodnotách pod 90/60 mmHg , ale hranice není tak jednoznačná – co je pro jednoho člověka příliš nízké, může být pro jiného ještě v normě . Mnoho lidí, zvláště mladé ženy, má přirozeně nižší tlak a pokud nepociťují žádné potíže, není třeba to řešit léčbou . Chronicky nízký tlak může být dokonce výhodou, protože takoví lidé mají statisticky menší riziko cévních chorob.
Primární hypotenze (bez zjevné příčiny) se často vyskytuje u mladých štíhlých žen a bývá spíše nepříjemností než nebezpečím. Sekundární nízký tlak může provázet některé choroby – typicky srdeční onemocnění (např. pokročilé srdeční selhání, poruchy srdečního rytmu), poruchy štítné žlázy, Addisonovu chorobu (sníženou činnost nadledvin), těžkou dehydrataci, těžkou infekci nebo krvácení (šokový stav). Výrazné snížení tlaku mohou způsobit i některé léky – typicky léky na vysoký tlak (předávkování nebo v kombinaci s alkoholem), léky na Parkinsonovu chorobu, antidepresiva, či nadměrné užití diuretik (odvodňovacích tablet).
Mezi časté příčiny nízkého TK patří životní styl a situace: tlak klesá při nedostatečném pitném režimu, v horku (roztažení cév), při dlouhém stání (hromadění krve v nohách), někdy také po větším jídle (trávení odvádí krev do břicha) . Mnozí hypotoničtí lidé mívají potíže zejména při rychlém vstávání – jedná se o tzv. ortostatickou hypotenzi, kdy při přechodu z ledu či sedu do stoje náhle poklesne tlak a nedokrví se mozek. Projeví se to mžitkami před očima, závratí až krátkodobým omdlením . Proto by lidé s nízkým tlakem měli vstávat pomalu a případně se přidržet, než se krevní oběh přizpůsobí .
Příznaky nízkého tlaku zahrnují celkovou slabost a únavu, motání hlavy, nejistotu či závratě, mdloby, někdy rozmazané vidění, studené končetiny, pocení a bledost . Typické je zhoršení příznaků při změně polohy (vstávání) . Tyto stavy mohou být nepříjemné, ale samotná hypotenze není považována za významného zabijáka orgánů jako hypertenze. Nebezpečí spočívá spíše v možných úrazech při pádu v důsledku mdloby. Velmi těžká hypotenze (např. při šoku z krevní ztráty nebo sepse) je samozřejmě život ohrožující, ale to už je extrém s jasnými vážnými příznaky (zmatenost, chladná opocená kůže, rychlý tep, dušnost apod.) .
Shrnutí: Mírně nízký tlak bez příznaků obvykle nevyžaduje léčbu . Pokud však pociťujete výrazné obtíže nebo opakovaně omdléváte, je třeba pátrat po příčině a zvážit léčbu – návštěva lékaře je rozhodně na místě .
Vliv dalších onemocnění na krevní tlak
Krevní tlak úzce souvisí se stavem srdce, cév a ledvin, takže řada onemocnění může ovlivnit hodnoty TK a zároveň hodnoty TK ovlivňují průběh těchto nemocí.
• Cukrovka (diabetes mellitus): Diabetici mají sklon k vyššímu krevnímu tlaku – kombinace hypertenze a cukrovky výrazně zvyšuje riziko aterosklerózy a orgánových komplikací (mozková mrtvice, infarkt, selhání ledvin apod.). Proto se u diabetiků doporučuje udržovat tlak pod 130/80 mmHg . Diabetes může také vést k postižení autonomních nervů, což někdy způsobuje ortostatickou hypotenzi (pokles tlaku při postavení). Každopádně by diabetici měli mít svůj tlak pečlivě kontrolovaný lékařem – často potřebují intenzivnější léčbu hypertenze pro ochranu srdce a ledvin.
• Onemocnění ledvin: Vztah mezi krevním tlakem a ledvinami je obousměrný. Chronické onemocnění ledvin (např. glomerulonefritidy, polycystóza, diabetická nefropatie) často způsobí zvýšení krevního tlaku (ledviny regulují objem tekutin a uvolňují hormony ovlivňující tlak) . Naopak dlouhodobá hypertenze poškozuje drobné cévy v ledvinách a může vést k jejich selhání. Pacienti s nemocnými ledvinami by se měli snažit o tlak kolem 120–130/80 mmHg a vyvarovat se léků a látek, které by mohly tlak i ledviny dále zatěžovat (např. nadměrný příjem soli, nesteroidní antirevmatika jako ibuprofen apod.).
• Srdeční choroby: Krevní tlak přímo zatěžuje srdce – při hypertenzi musí srdce vyvíjet větší námahu, což vede k zesílení svaloviny levé komory a časem k jejímu oslabení (srdeční selhání). Ischemická choroba srdeční (angina pectoris, stav po infarktu) často s hypertenzí souvisí, protože sdílejí rizikové faktory (ateroskleróza). U pacientů s onemocněním srdce je důležité tlak bedlivě hlídat; přetrvávající vysoký tlak zhoršuje prognózu srdečních pacientů . Na druhou stranu, některé srdeční arytmie (např. fibrilace síní s velmi rychlým pulsem) nebo těžké srdeční selhání mohou způsobovat nízký krevní tlak, který se projevuje slabostí a závratěmi. U těchto pacientů musí lékař balancovat léčbu tak, aby tlak nebyl ani příliš vysoký, ani příliš nízký.
• Další stavy: Hormonální poruchy (např. Cushingův syndrom, hyperthyreóza) obvykle zvyšují tlak, neurologická onemocnění (např. Parkinsonova choroba, neuropatie) mohou způsobovat kolísání či pokles tlaku. Těhotenství může vést jak k hypotenzi (vlivem hormonu progesteronu v počátcích), tak k hypertenzi (nebezpečná preeklampsie ve 3. trimestru – vyžaduje lékařský dohled).
Léčba vysokého krevního tlaku: léky a režimová opatření
Pokud je zjištěna hypertenze, je zásadní ji léčit a snížit tlak na cílové hodnoty (obvykle < 140/90, u rizikových < 130/80 mmHg). Léčba zahrnuje režimová opatření (úpravu životosprávy) a často i farmakoterapii (léky). Optimální je kombinace obojího – zdravý životní styl výrazně podporuje účinek léků a naopak někdy u lehké hypertenze mohou režimová opatření snížit tlak natolik, že léky ani nejsou potřeba.
Režimová opatření (nefarmakologická léčba):
• Snížení příjmu soli: Nadměrné solení přispívá k vysokému tlaku (sůl zadržuje v těle vodu a zvyšuje objem krve). Doporučený maximální příjem soli je 5 g denně (cca jedna čajová lžička) . Většina Čechů však konzumuje až trojnásobek . Omezte solení, vyhněte se průmyslově zpracovaným potravinám (obsahují hodně skryté soli – uzeniny, instantní jídla, brambůrky apod.). Pozor i na slané sýry a pečivo. Ochucujte jídlo bylinkami místo solí.
• Dieta bohatá na ovoce a zeleninu: Zvýšení příjmu draslíku (ovoce, zelenina, luštěniny) pomáhá snížit tlak a vyvážit sodík . Doporučuje se tzv. DASH dieta (Dietary Approaches to Stop Hypertension) – dostatek zeleniny, ovoce, libových bílkovin (ryby, bílé maso), celozrnných výrobků, nízkotučných mléčných produktů, ořechů a omezení živočišných tuků, sladkostí a červeného masa . Také omezení alkoholu je důležité – maximálně 14 jednotek alkoholu týdně u mužů (cca 14 panáků nebo 7 piv), u žen 8 jednotek týdně . Vyvarujte se nadměrného „nárazového“ pití alkoholu .
• Redukce hmotnosti: Pokud máte nadváhu či obezitu, snížení váhy patří k nejúčinnějším opatřením. Redukce hmotnosti o každých 5–10 kg může výrazně snížit krevní tlak. Cílem by mělo být dosáhnout BMI v rozmezí 20–25 a snížit obvod pasu pod 102 cm u mužů a 88 cm u žen . To často vyžaduje změnu stravovacích návyků a zvýšení pohybu.
• Pravidelný pohyb: Aerobní cvičení (dynamická vytrvalostní aktivita) prováděné aspoň 30 minut denně po většinu dní v týdnu má prokazatelně příznivý efekt na snížení tlaku . Ideální je rychlá chůze, běh, jízda na kole, plavání nebo třeba tanec – zkrátka pohyb, který zvýší tepovou frekvenci. Podle studií taková aktivita snižuje tlak průměrně o 5–8 mmHg , což je účinek srovnatelný s jedním lékem. Kromě toho pohyb pomáhá udržet zdravou váhu, odbourává stres a zlepšuje kondici srdce. Každý, kdo má vysoký tlak, by se měl o vhodném pohybu poradit s lékařem, zvlášť pokud má i jiné nemoci . Obecně platí, že vhodné je vytrvalostní (aerobní) cvičení a naopak nevhodné jsou velmi silové sporty s extrémní zátěží (např. vzpírání, silový trojboj), které mohou tlak ještě zvyšovat . Posilování není zakázáno, ale mělo by mít formu většího počtu opakování s menší vahou namísto maximálních silových výkonů . Kombinace aerobního tréninku a lehčího posilování je pro hypertoniky ideální a přispívá k nejlepším výsledkům .
• Přestat kouřit: Kouření poškozuje cévy a nikotin zvyšuje krevní tlak a tepovou frekvenci. U hypertoniků je proto vysazení kouření zásadní krok – snižuje celkové kardiovaskulární riziko. Doporučuje se využít odborné pomoci pro odvykání kouření, je-li potřeba .
• Omezit stres: Chronický psychický stres přispívá k hypertenzi. Doporučují se relaxační techniky (hluboké dýchání, meditace, jóga) a dostatek spánku. Pomáhá i již zmíněné cvičení – pravidelný pohyb zlepšuje odolnost vůči stresu a psychickou pohodu .
Farmakologická léčba (léky): Pokud je tlak výrazně zvýšený nebo nezabírají režimová opatření dostatečně, předepíše lékař antihypertenziva – léky na snížení tlaku. Existuje několik hlavních skupin: ACE-inhibitory (např. perindopril, ramipril), blokátory receptorů AT1 zvané sartany (losartan, telmisartan), betablokátory (metoprolol, nebivolol), blokátory kalciových kanálů (amlodipin, verapamil) a diuretika (hydrochlorothiazid, indapamid apod.). Tyto léky snižují tlak různými mechanismy – roztahují cévy, odvodňují nadbytečnou vodu, snižují tepovou frekvenci apod. Volba léků závisí na konkrétním pacientovi – lékař zohlední další choroby (např. u diabetika preferuje ACE-inhibitor nebo sartan, u mladšího člověka betablokátor není první volba, atd.). Často je třeba kombinace dvou a více léků, protože každé z antihypertenziv působí jiným způsobem. Moderní doporučení dokonce radí zahajovat léčbu rovnou kombinací dvou léků v jedné tabletě, aby se efekt dostavil rychleji a pacient nemusel brát více pilulek denně . Kombinační léčba zvyšuje pravděpodobnost dosažení cílového tlaku a zároveň snižuje riziko nežádoucích účinků jednotlivých léků (díky nižším dávkám) . Důležité je užívat léky pravidelně, i když pacient subjektivně žádné obtíže necítí – pouze tak předejde komplikacím. Nastavení léčby a kontroly provádí lékař, který také může léky měnit podle potřeby. Neléčte se sami – vždy se řiďte radami odborníka.
Bylinky, „babské rady“ a přírodní prostředky na tlak
Léčivé rostliny a lidové rady provázejí léčbu krevního tlaku odjakživa. Některé přírodní prostředky mohou skutečně podpořit snížení tlaku, avšak jejich účinek je zpravidla mírný a nenahrazují standardní léčbu . V rámci prevence či doplňkové terapie mohou být užitečné, vždy je ale vhodné probrat jejich užívání s lékařem (zejména pokud již berete léky na tlak, některé byliny mohou jejich efekt zesilovat).
Mezi bylinky s prokázaným pozitivním vlivem na vysoký tlak patří například česnek kuchyňský. Studie a metaanalýzy ukazují, že česnekové extrakty dokáží mírně snížit krevní tlak – v průměru o cca 5–8 mmHg systolicky a 3–5 mmHg diastolicky u hypertenzních pacientů . Česnek také prospívá cévám tím, že zlepšuje jejich pružnost a má příznivý vliv na cholesterol. Další často zmiňovanou bylinou je ibišek súdánský (Hibiscus sabdariffa) – pití nálevu z květů ibišku (tzv. karkade čaj) má dle menších studií rovněž efekt na snížení tlaku u pacientů s mírnou hypertenzí . Hibiskový čaj obsahuje látky snižující napětí cév. Dále se traduje příznivý vliv hlohu (květ a plod hlohu obecného) na vysoký tlak – hloh působí jako lehké kardiotonikum (zlepšuje funkci srdce) a vazodilatans (rozšiřuje cévy). Někdy se doporučuje také jmelí, užanka lékařská či omega-3 mastné kyseliny (rybí tuk), které mohou mírně snižovat tlak a zlepšovat hladiny tuků v krvi. Pozitivní účinek má i zelený a černý čaj díky obsahu flavonoidů a L-theaninu – pravidelné pití tří šálků denně dle studií snížilo systolický tlak o ~3 mmHg . Tyto účinky jsou ale spíše podpůrné.
Za zmínku stojí také hořčík (magnesium) – minerál, jehož dostatek pomáhá udržovat normální cévní tonus. U akutního zvýšení tlaku může pomoci jednorázově 200–300 mg hořčíku, který roztáhne cévy . Z bylinek na uklidnění a stres (což nepřímo pomůže i tlaku) se užívá meduňka, levandule či kozlík lékařský (valeriánské kapky).
Naopak existují i „babské rady“, které mohou být neúčinné či nebezpečné. Například alkohol: malá sklenka tvrdého se sice traduje na roztažení cév, ale efekt je jen přechodný a navíc alkohol může ve větším množství tlak spíše zvýšit – hypertonici by jej měli omezit. Kouření rozhodně není vhodné „na nervy“ – nikotin tlak zvyšuje a poškozuje cévy. Lékořice (kořen, ze kterého se vyrábí pendrek) – zatímco u nízkotlakařů se někdy radí kvůli schopnosti zvýšit tlak, hypertonik by se jí měl vyvarovat. Lékořice obsahuje glycyrrhizin, který zadržuje sodík v těle a může vyvolat i těžkou hypertenzi a otoky . Objevují se i pochybné rady jako léčba hypertenze jedlou sodou, různými „detoxikačními“ kúrami nebo přísnými dietami – tyto postupy nemají prokázaný účinek a mohou spíše uškodit (např. vysoký příjem sodíku u sody by tlak ještě zvedl). Nikdy nevysazujte léky na tlak ve prospěch pouze bylinek bez porady s lékařem . Přírodní prostředky berte jako doplněk – mohou pomoci zlepšit celkovou kondici, ale základ léčby tvoří ověřené postupy.
Bylinky na nízký tlak: U hypotenze se naopak hodí látky, které tlak mírně zvýší. Tradičně se doporučuje silná káva nebo černý čaj – kofein zrychlí tep a na krátko zvýší tlak, což může zahnat akutní motání hlavy. Je ale třeba to s kofeinem nepřehánět a dodržovat pitný režim (kofein odvodňuje) . Z bylin pomáhá například rozmarýn – rozmarýnový čaj podporuje krevní oběh a může pozvednout tlak, podobně i odvar z lékořice (tu ovšem užívat opatrně a krátkodobě, právě pro její silný efekt na zvýšení tlaku) . Obecně platí, že hypotonik by měl dbát na dostatek tekutin, může mírně více solit (pod dohledem lékaře) a nosit kompresní punčochy při sklonu k ortostatické hypotenzi (punčochy pomohou dotlačit krev z nohou zpět k srdci) . Z krátkodobých opatření při pocitu na omdlení pomáhá položit si nohy nahoru (aby krev přitekla k srdci a mozku) a zhluboka dýchat.
Pohybové aktivity při hypertenzi a hypotenzi
Fyzická aktivita je velmi doporučována u lidí s vysokým krevním tlakem, naopak u lidí s chronicky nízkým tlakem slouží pohyb jako prevence příznaků. Důležité je však zvolit správný druh a intenzitu.
Sport a hypertenze: Pravidelný pohyb pomáhá snižovat krevní tlak i riziko komplikací. Aerobní vytrvalostní aktivity (jako rychlá chůze, jogging, cyklistika, plavání, aerobik, tanec) jsou nejvhodnější – Americká kardiologická asociace uvádí průměrné snížení tlaku o 5–8 mmHg díky aerobnímu cvičení . Ideální je věnovat se takové činnosti alespoň 30 minut denně po většinu dní v týdnu. U hypertoniků 1. stupně (mírná hypertenze) lze začít cvičit pozvolna i bezprostředně, u vyšších stupňů nebo pokud máte srdeční onemocnění, je vhodné před zahájením intenzivnějšího tréninku konzultovat lékaře či rehabilitačního specialistu . Lékař může doporučit zátěžové vyšetření srdce (zátěžový EKG test), aby se ujistil, že je sport bezpečný.
Při cvičení dbejte na správnou techniku dýchání – nezadržovat dech, zejména u posilovacích cviků (zadržení dechu při námaze – tzv. Valsalvův manévr – skokově zvyšuje krevní tlak). Silové cvičení s velmi těžkými váhami (powerlifting apod.) se nedoporučuje u špatně kontrolované hypertenze, protože může tlak během výkonu značně zvýšit . Naopak lehký až střední silový trénink s menšími váhami a více opakováními je prospěšný – pomáhá zlepšit metabolismus, snížit hmotnost a posílit svaly, aniž by nadměrně zatěžoval krevní tlak . Kombinace aerobního a odporového cvičení je podle studií nejefektivnější pro zlepšení krevního tlaku i celkového zdraví . Po cvičení je vhodné zařadit vydýchání a protažení – náhlé ukončení intenzivního pohybu může vést k poklesu tlaku (hromadění krve v končetinách).
Sport a hypotenze: Lidé s nízkým tlakem někdy pociťují při cvičení závratě, zejména při náhlém vstání ze sedu/lehu po cvičení na podložce nebo při cvičení v horku. Je proto důležité cvičit v prostorách s přiměřenou teplotou, dodržovat pitný režim a vyvarovat se příliš rychlých změn poloh. Vhodné jsou posilovací cviky vsedě či vleže, které posílí svaly dolních končetin (ty pomáhají návratu krve k srdci). Hypotonik by měl končit cvičení pozvolna a třeba si chvíli poležet s nohama nahoře, pokud cítí točení hlavy. Celkově ale platí, že i jedinci s nízkým tlakem by měli pravidelně cvičit – zlepšuje se tím cévní reakce a kondice, což může dlouhodobě snížit sklon k symptomům. Ideální je střídání poloh pozvolna – např. při józe nebo strečinku přecházet do stoje pomalu. Pokud se při nějakém cviku motá hlava, raději jej vynechte. Dobré jsou také aktivity trénující cévní reakce, jako je saunování a otužování, ovšem opatrně (náhlý skok do ledové vody může u hypotonika vyvolat reflexní zpomalení srdce a mdlobu).
Shrnutí: Hypertonikům prospívá pravidelný aerobní pohyb a lehké posilování – pomáhají snížit tlak i váhu a zlepšit funkci srdce. Hypotonici by se neměli pohybu vyhýbat; naopak jim pomůže zlepšit oběh, jen musí dávat pozor na rychlé změny polohy a dodržovat pitný režim. Vždy platí, že sport má být radost, ne trápení – při jakýchkoli obtížích (bolest na hrudi, extrémní dušnost, točení hlavy, nevolnost) aktivitu přerušte a odpočiňte si.
Kdy vyhledat lékaře
Kontrolu krevního tlaku by měl mít každý dospělý u lékaře alespoň jednou za dva roky, u starších nebo rizikových osob raději každý rok . Týká se to i lidí, kteří se cítí zdrávi – prevence odhalí hypertenzi včas. Samozřejmě měřit tlak v domácích podmínkách můžete kdykoliv.
Navštivte lékaře dříve, pokud naměříte opakovaně zvýšené hodnoty (více než 135/85 mmHg doma či 140/90 mmHg u lékaře). Vezměte s sebou záznamy měření. Lékaře vyhledejte také tehdy, objeví-li se příznaky jako silné bolesti hlavy, bušení srdce, opakované závratě, bolesti na hrudi, dušnost, otoky kotníků či nadměrná únava – mohou svědčit pro komplikace hypertenze nebo jiné onemocnění srdce.
Okamžitá lékařská pomoc (volat 155) je nutná, pokud naměříte extrémně vysoký tlak (např. > 180/120 mmHg) a/nebo se přidají závažné symptomy: silná bolest na hrudi, dušnost, porucha řeči, ochrnutí končetin nebo pokles koutku úst (podezření na mrtvici), zmatenost, případně mdloby . Tyto stavy mohou signalizovat hypertenzní krizi či již probíhající cévní mozkovou příhodu nebo infarkt a neváhejte s přivoláním záchranné služby.
U nízkého tlaku platí, že pokud způsobuje časté mdloby, pády nebo výrazně omezuje kvalitu života (nelze kvůli němu normálně fungovat), je vhodné lékařské vyšetření. Lékař zhodnotí, zda nízký tlak nemá závažnou příčinu a poradí režimová opatření (případně může předepsat léky, např. midodrin, ve výjimečných případech).
Závěrem: Krevní tlak je důležitým ukazatelem zdraví srdce a cév. Jeho pravidelné měření doma i u lékaře je nejlepší cestou, jak včas odhalit problémy. Hypertenzi i hypotenzi vždy konzultujte s lékařem – odborník posoudí nález v souvislostech a doporučí vhodnou léčbu či sledování. Nezapomínejte, že ideální je problémům předcházet – zdravou životosprávou, dostatkem pohybu a eliminací rizikových faktorů můžete udržet svůj krevní tlak v normálních mezích a tím výrazně prospět svému zdraví .
Literatura a zdroje: Světová zdravotnická organizace (WHO) – materiály o hypertenzi ; Doporučené postupy Evropské kardiologické společnosti a Evropské společnosti pro hypertenzi ; Česká společnost pro hypertenzi; Ústav zdravotnických informací a statistiky; WikiSkripta; odborné články a informace Fakultní nemocnice Na Homolce aj. Vždy dbejte na ověřené informace a v nejasných případech se ptejte svého lékaře.
Nejčastěji prodávaný tlakoměr : Novama Pro : odkaz zde




.png)
.png)




























































